Diagnostic des tumeurs bénignes et malignes cutanées
Reconnaître une lésion cutanée suspecte
Toute lésion cutanée nouvelle, évolutive ou présentant une modification récente doit faire l’objet d’un examen médical. Une augmentation rapide de taille, un changement de couleur ou de forme, un saignement spontané, une ulcération persistante ou une lésion qui ne cicatrise pas constituent des signes d’alerte nécessitant une consultation.
L’examen clinique peut être complété par une dermoscopie afin d’affiner l’évaluation. En cas de doute diagnostique, une biopsie ou une exérèse est réalisée pour permettre une analyse histologique précise.
Tumeurs cutanées bénignes
Les lésions bénignes les plus fréquentes comprennent certains nævus, molluscums, kystes épidermiques, lipomes, kératoses séborrhéiques ou xanthelasmas.
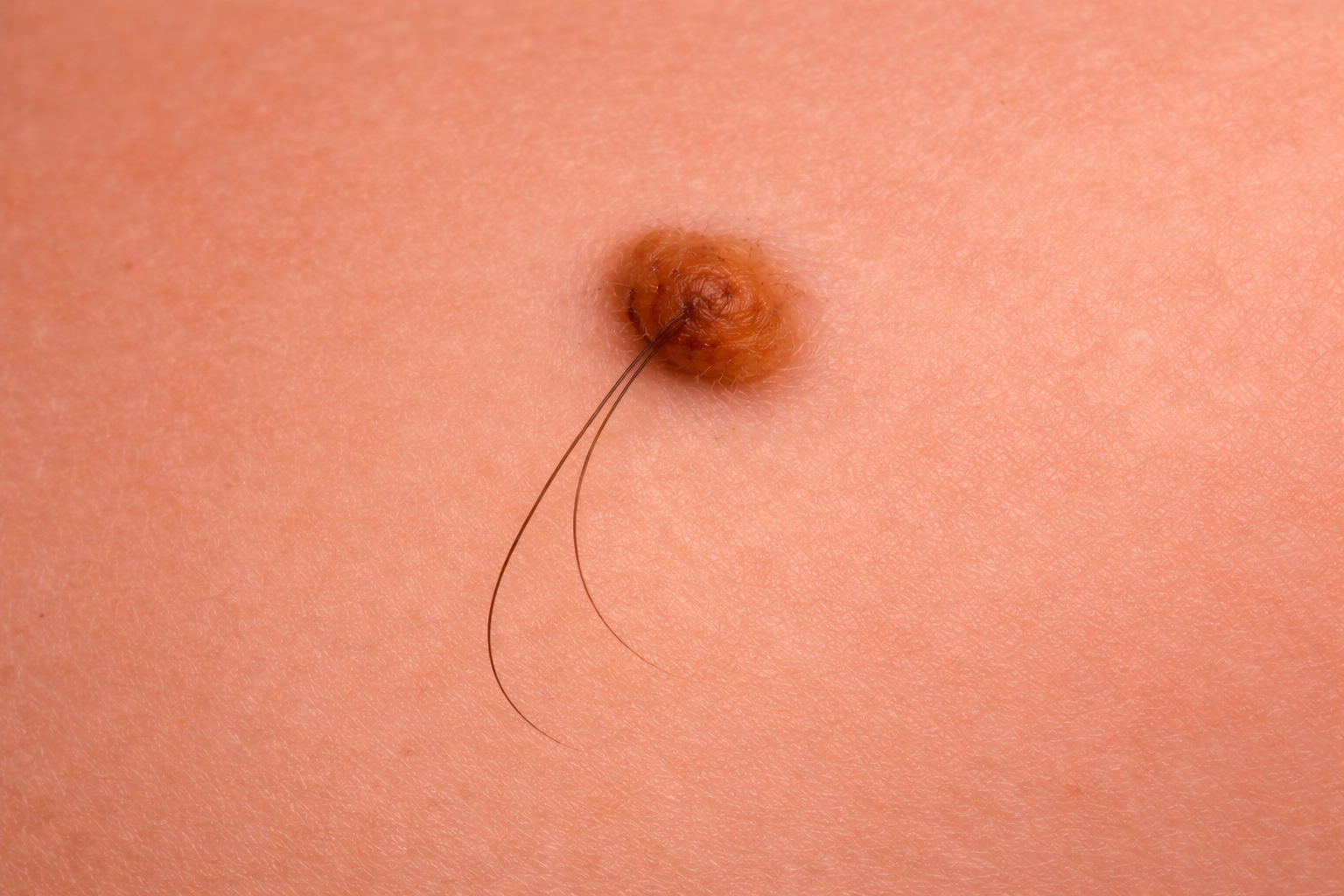



Leur exérèse peut être indiquée en cas de gêne fonctionnelle, d’inflammation, de traumatisme répété ou de doute diagnostique. Elle peut aussi se justifier en raison du caractère inesthétique. L’intervention est le plus souvent réalisée sous anesthésie locale et peut être menée de manière conventionnelle ou en utilisant la technologie Laser CO2 disponible au cabinet.
Cancers de la peau : carcinome et mélanome
Les principaux cancers de la peau sont le carcinome basocellulaire, le carcinome épidermoïde et le mélanome.
Le carcinome basocellulaire est le plus fréquent et évolue généralement lentement. Le carcinome épidermoïde peut présenter un potentiel d’extension plus important. Le mélanome, plus rare, nécessite un diagnostic précoce car son pronostic dépend notamment de l’épaisseur tumorale au moment du traitement.
La confirmation diagnostique repose sur l’analyse anatomopathologique.
Chirurgie d'exerese des tumeurs malignes cutanées
Principe de l’exérèse chirurgicale
La chirurgie constitue le traitement de référence de la majorité des tumeurs cutanées. Elle consiste en une exérèse complète de la lésion avec des marges de sécurité adaptées aux recommandations en vigueur.
L’intervention est réalisée le plus souvent sous anesthésie locale, potentiellement aidée d'une sédation légère. Dans les cas les plus simples, l'éxerese est suivie d'une suture directe de la peau assurant une cicatrice unique.
Procédés de reconstruction
Après l'éxerese de la tumeur, plusieurs techniques de reconstruction peuvent être proposées afin de restaurer au mieux la forme et la fonction des tissus. Selon la taille, la localisation et la profondeur de la perte de substance, la reconstruction peut faire appel à une cicatrisation dirigée, une greffe de peau (greffe de peau mince ou greffe de peau totale), ou encore à des techniques plus élaborées comme les plasties et les lambeaux locaux ou loco-régionaux. Le choix de la technique est toujours individualisé afin d’obtenir la meilleure réparation possible.
Le Dr Cédric Porret, chirurgien cervico-facial, est formé à l’ensemble des techniques de chirurgie réparatrice et reconstructive du visage et du cou. Son expertise permet d’adapter la stratégie chirurgicale à chaque patient afin d’assurer à la fois l’exérèse complète de la lésion cancéreuse et une reconstruction respectant au mieux l’esthétique et l’harmonie du visage.
L’objectif de cette prise en charge est double : obtenir la guérison complète de la tumeur tout en veillant à préserver un résultat fonctionnel et cosmétique satisfaisant, essentiel pour la qualité de vie des patients.
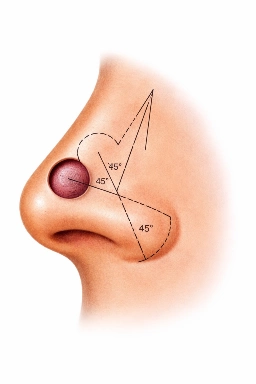
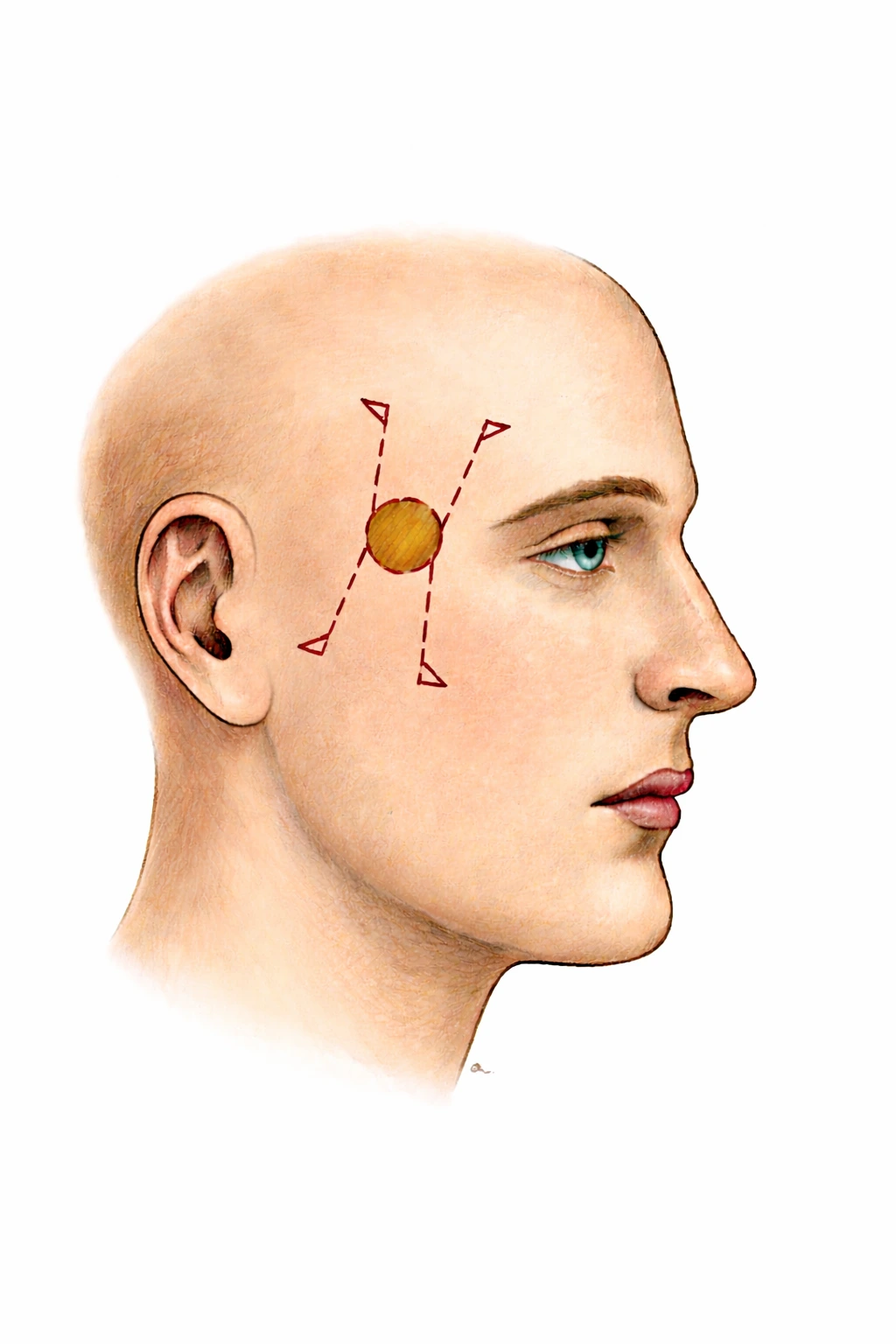
Analyse anatomopathologique et contrôle des marges
Toute pièce opératoire est adressée en anatomopathologie. Cet examen permet de confirmer la nature bénigne ou maligne de la tumeur et de vérifier la qualité des marges d’exérèse.
En fonction des résultats, une reprise chirurgicale ou une surveillance spécifique peut être indiquée.
Suivi après chirurgie d’une tumeur cutanée
Après traitement d’une tumeur cutanée, un suivi médical dermatologique régulier est recommandé, en particulier en cas de cancer de la peau. La fréquence des consultations dépend du type de tumeur, de ses caractéristiques histologiques et des facteurs de risque individuels.
La prévention repose sur une photo-protection adaptée, la limitation des expositions solaires excessives et l’auto-surveillance cutanée. Toute modification suspecte doit conduire à un nouvel avis médical.
